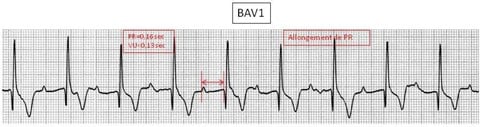
BAV du premier degré (BAV 1) #
il s’agit d’un retard dans la conduction électrique atrioventriculaire qui se traduit sur l’ECG par un élargissement de l’intervalle PR.
BAV du deuxième degré (BAV 2) #
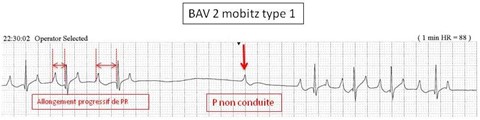
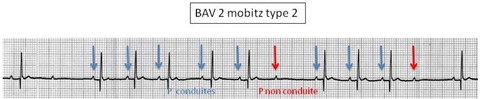
la conduction électrique entre les oreillettes et les ventricules est interrompue complètement mais de manière transitoire. A l’ECG, chaque complexe QRS a son onde P mais il n’y a pas de complexe QRS pour chaque onde P. Deux sous-types appartiennent à cette catégorie (Mobitz type 1 et Mobitz type 2). En cas de Mobitz type 1, l’intervalle PR s’élargit progressivement jusqu’à ce que l’onde P soit bloquée. En cas de Mobitz type 2, l’intervalle PR est régulier et brutalement l’onde P est bloquée. On décrit les BAV 2 selon le nombre d’ondes P conduites : 2:1, 3:1, 4:1… 2:1 correspond au ratio P:QRS, c’est à dire que l’on a deux ondes P pour un seul QRS. Des ratios de 3 :1 ou plus sont considérés comme un « BAV 2 de haut grade ».
BAV de grade 3 #
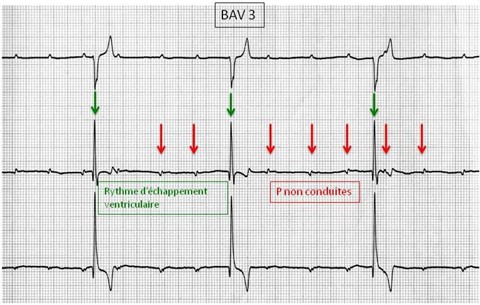
la conduction électrique entre les oreillettes et les ventricules est interrompue complètement et de manière permanente. Une dissociation complète entre les ondes P et QRS est présente à l’ECG. Par ailleurs, un rythme d’échappement ventriculaire se met en place ; il est lent, régulier et indépendant.
Les BAV 1 et BAV 2-Mobitz type 1 sont généralement asymptomatiques. Ils résultent dans la plupart des cas d’un trouble fonctionnel (tonus vagal augmenté, administration de certains médicaments (antiarythmiques (béta-bloquants, alpha 2 agonistes)) et ne nécessitent aucun traitement mis à part l’arrêt du médicament à l’origine de cette anomalie de conduction le cas échéant ou le traitement de l’affection entrainant la stimulation vagale (gastroentérite, maladie respiratoire…) .
Les BAV 3 et Mobitz type 2 se traduisent cliniquement par une intolérance à l’effort, une faiblesse généralisée, des syncopes … Ils peuvent parfois être fonctionnels (hyperkaliémie, administration prolongée de médicaments à l’origine d’un BAV 1) mais sont le plus souvent associés à une lésion dans la région atrioventriculaire (endocardite, myocardite, tumeur…) ou idiopathique. Le traitement repose alors si possible sur la gestion de la lésion atrioventriculaire sous jacente mais requiert le plus souvent la pose d’un pacemaker.